【専門医試験対策】ポリープ状脈絡膜血管症(PCV)
本日は滲出性AMDの一つであるポリープ状脈絡膜血管症(PCV)について解説します。
まず状態を理解するために眼底所見とOCT所見のシェーマを書いてみました。

まず左の眼底所見を見ていただくと、乳頭の近くに異常血管の網が形成されて、その先にポリープのような丸い病変があると思います。これがPCVにおける原因病巣です。
そしてそのポリープ状病巣に連なるように網膜色素上皮剥離(PED)を認めます。
そしてこの眼底を横線で切ったところのOCTのシェーマを右に書いています。
脈絡膜から出てきた血管が、ブルッフ膜を超えて異常血管網を作り、先端でポリープ状病巣を作っているのがわかると思います。そしてこのポリープ状病巣から漏れ出た浸出液によってPEDが形成されています。
OCT所見を見ていただければわかるようにこのPCVは基本的には網膜色素上皮を超えないので昨日勉強したtype1 CNVに該当します。
ですのでFAGではoccult CNV所見を認めることが多いです(classicがある時もありますが)
通常の検眼鏡的には、ポリープ状病巣は橙赤色の隆起性病巣として認められます。
そしてICGAではポリープ状病巣を直接検出することが出来るので非常に重要です。
割と重症例PCVのFAGとICGAを貼っておきます。
FAGでは一部classicっぽい過蛍光もありますが基本的にoccult様で、右のICGAでは私のシェーマと同じように異常血管網とポリープ状病巣が綺麗に描出されているのがわかるとおもいます


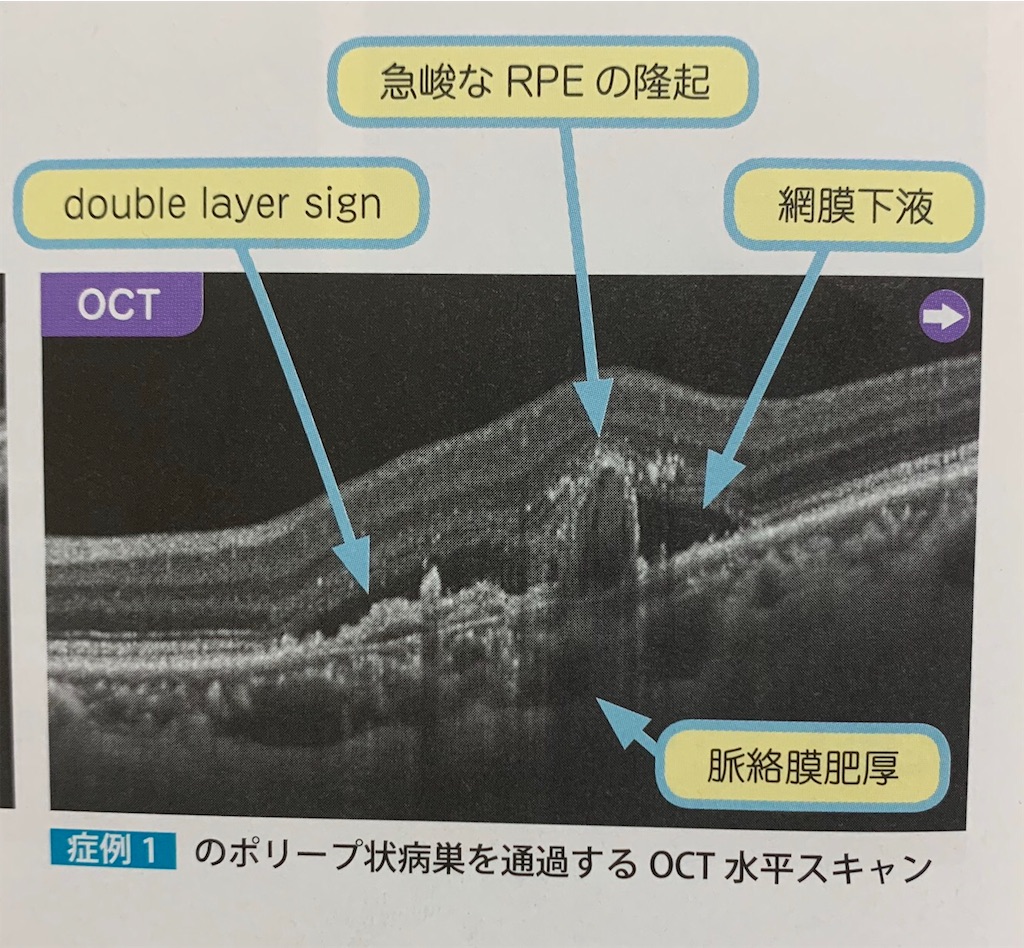

この症例1のポリープ状病巣を切ったOCTです。
2枚目の高い線で書き足したのは私のOCTのシェーマと同じ異常血管網とポリープ状病巣と思って見てください。
つまり、網膜異常血管網のせいでRPEがブルッフ膜と離れてなだらかに隆起しているような病変のことをdouble layer signと呼びます。
またポリープ状病巣は急峻なRPEの立ち上がりとして観察されます。
PCVの一般的なお話としてはアジアに多く、日本では滲出性AMDの50%を占めるとも言われている病気です。
またドルーゼンは伴うことが少ないと言われています。
基本的な診断としてはICGAでポリープ状病巣を認めるか、眼底検査で橙赤色隆起性病巣を認めることが確定診断に必要です。
ですが近年OCTが診断に有用と言われており、典型的なRPEの急峻な隆起を認めれば臨床的に強くPCVを疑います。
また、他のAMDと比べて光線力学的療法が有効な可能性があります。

黒丸が異常血管網
赤矢印のところがポリープ
重症の多発pcvです。
この場合はpdtをするには異常血管網が視神経乳頭に近すぎる、照射範囲が広すぎる、ポリープのサイズが多いなどから、first choiceは抗vegfと思います。
ちょっとマニアックなんですけど、アーケード外のポリープは直接レーザーも治療の選択肢としてあります。
pcvの治療の選択肢としては、抗vegfとpdtは結構有名ですが、実は直接pcすることも結構あります。
PEDは漿液性だけではなく、出血性のものもあります。
網膜下出血をみた場合には、PCVか網膜細動脈瘤の破裂が鑑別にあがり、どちらもICGAが有用です。(細動脈瘤の場合はFAGぽいですが、出血が厚くたまっているとFAGでもわからないことがあります)
網膜下だけではなく、網膜前(ILM下)出血などもきたすのは、細動脈瘤破裂多いです。
臨床問題とかで出たりしないかな?
PCVは昔はPDTメインと書いてあることもありましたが、現状では結局抗VEGFがメインでプラスアルファで併用PDTやる。
脈絡膜の肥厚してる例にはPDTやったほうがいいとかいう説もあってややこしいです。
直接PC本でしか見たことないのですがポリープの退縮結構効果があります。
臨床的にもILM下出血で二ボー形成してたりする時は細動脈瘤のことが多いです。
ポリープが小さい
未治療
脈絡膜厚が薄くない
これらの条件が揃っていたら抗vegf併用pdtすることが多かったです。抗vegf単独と比べて視力は変わらないのですが、抗vegfの回数が減ります。
最近は脈絡膜厚が厚ければタイプによらず抗vegf併用pdtがいいんじゃないかとも言われております。
専門医試験としては、AMDにはまず抗VEGF薬、PCVやpachychoroidにはPDT併用、という感じで良いと思います。
pdtして1ヶ月でdryになったらmodified TAEしてました。ポリープが小さい、未治療だと一回で治ってしまう(年単位で再発しない)こともあります。
再発してmodified TAEしてもmonthly fix(つまり結局ほぼ月に1回くらい必要)までstep backするような患者さんは、もう一度pdtを検討します。