【専門医試験対策】多発性極部網膜色素上皮症状(MPPE)
多発性極部網膜色素上皮症状(MPPE)についてです。
MPPEは基本的にCSCがいっぱい出てくる、CSCのヤバイ版というイメージです。
CSCと違って漏出点が多数あり複数箇所出てきて、両眼に病変を生じます。
アーケード血管より周辺部にも漏出点があることがあるので周辺までしっかり観察が必要です。
CSCと同様に脈絡膜の透過性の亢進がありICGAで確認できます、またOCTでは網膜下にフィブリンの析出や脈絡膜の肥厚がみられます

ステロイドの内服などCSCと同様に血管透過性の亢進を引き起こすような原因がある場合があり、ステロイドパルス後に発症する例なのが報告されています。
治療は漏出点に対するPCで、SRDが遷延したり黄斑近くの漏出点にはPDTを行います。
以上のように、眼底にCSCがいっぱい出てくる病気というイメージで覚えておくと良いと思います。
MPPEで覚えておくことはこの程度でいいと思うのですが、よく似た名前の疾患で急性後部多発性斑状色素上皮症(APMPPE)という疾患もあるのでゴッチャにならないように注意です。
APMPPEはMPPEと全く違う疾患です。
APMPPEはまた後日まとめますが、ぶどう膜炎の中の白点症候群の中の一つです。
白点症候群の中には下記があり、APMPPEもこの仲間の一つということくらいは覚えておくと良いと思います。
ちなみに下記の疾患は数字が大きくなるほど重症度が高くなります。急性発症の白点症候群ではAPMPPEがMEWDSよりも重症ということですね。
急性発症のもの
① MEWDS
② APMPPE
慢性発症のもの
①網膜色素上皮炎
②点状脈絡膜上皮症
③汎ぶどう膜炎を伴う多発性脈絡膜炎
④地図上脈絡膜炎, / 線維化増殖を伴う多発性脈絡膜炎
【専門医試験対策】中心性漿液性脈絡網膜症(CSC)
中心性漿液性脈絡網膜症(CSC)について
CSCは脈絡膜血管の透過性の亢進が疾患の根底にあって、RPEの血液網膜関門が二次的に破綻することで網膜下に水が溜まる疾患です。
基本的なことを羅列すると
30〜50歳代の男性に多い
症状は変視、中心暗点、小視、色覚障害などがあります。視力低下はあっても軽度なことが多いで
ストレスやA型パーソナリティ(いわゆる神経質な細かい人)がリスク
妊娠やステロイドが原因となることも(脈絡膜血管透過性を引き起こす)
ちなみにステロイドは内服だけでなく塗り薬や吸引でも発生することがある。
FAGでは漏出点を認め、後期相で漏出点の拡大が特徴的です。
黄斑から離れていれば直接PC、黄斑に近ければPDTが適応となりますが保険適応外です。自然軽快もあり。
CSCの典型OCTも貼っておきます。網膜下液が溜まっていても網膜自体の構造が保たれていることがわかると思います。この構造が保たれていると視力低下はあまり起きません。

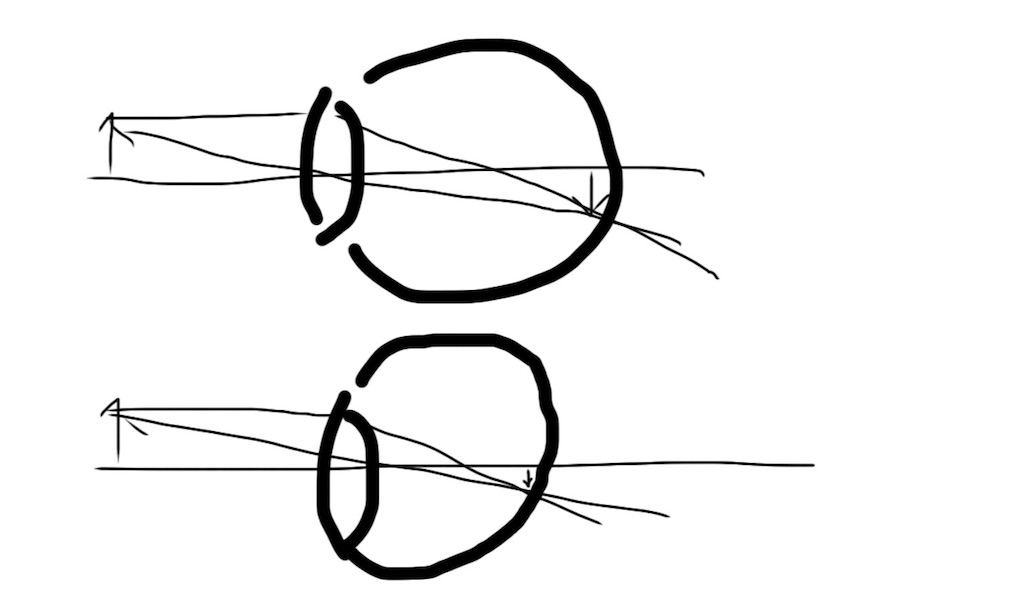
変視が起こるのは黄斑の形が変わるので想像しやすいと思います。
小視症については、黄斑部が下液によって持ち上げられることで水晶体から黄斑までの距離が短くなることで起こります。
簡単にわかるように眼を凸レンズに見立てて、網膜にうつる像を物理で習ったようなシェーマで描いてみました
視力が落ちていなくても、歪視や色覚異常など残ることがあるので自然軽快しない場合悩ましいですよね。
特に50歳以下ではAMD病名がつけられないのでさらに悩ましく思います。
VEGFは基本的には使用しませんが、CSCからAMDへ移行する症例もありますので、そういうのが疑わしければ使用しているイメージです。
色覚異常についてです
色覚異常は主に1型(赤の異常)、2型(緑の異常)、3型(青の異常)に分けられて、先天性色覚異常はX劣性遺伝のため男性に多くほとんどが1型と2型の異常を呈します。
これに対してCSCのように後天性の色覚異常を引き起こす疾患では3型の異常を呈することが多いです。
色覚検査のスクリーニングとして有名な仮性同色表ですが、これは1型と2型の異常しか検知できませんので3型のスクリーニングのためには標準色覚検査2型(SPP-2)が必要となります。
あと水晶体と黄斑部が近くなることで遠視化も来します。
CSCが妊婦やステロイドと関連することなど意外と知らない方もいらっしゃったと思いますのでこの機会にしっかり覚えておきましょう。
【専門医試験対策】網膜内血管腫状増殖(RAP)
網膜内血管腫状増殖(RAP)
網膜内血管腫状増殖(RAP)は滲出性AMDに分類される特殊型です。
ですのでここ数日解説している①典型AMD, ②PCV, ③RAPの3種類を理解出来れば滲出性AMDがざっくりわかったことになります。
今までの典型AMDやPCVでは脈絡膜から新生血管が生えてくるのが原因で、type1CNVやtype2CNVがあるということは勉強してきたと思います。しかしRAPでは網膜からの新生血管が原因となり、脈絡膜の新生血管と吻合するのが特徴的です。
PCVは男性に多く、比較的若年に発症することと対照的に、RAPは高齢女性に発症します。
また、両眼発症が多いことも特徴ですので片眼のRAPと思っていても実は僚眼に初期のRAPを見つけることがしばしばあるので見落とさないことが大切です。
そして日本では滲出性AMDの中の約5%と比較的少ないですが治療に抵抗する例が多いイメージです。
以前話題に出したreticular pseudodrusenがこのRAP発症の強い危険因子と言われています。
診断には眼底造影検査で網膜血管とCNVの吻合を確認することが重要で、FAGよりもICGAの方が検出率は高いと言われています。

割と末期RAPのFAGとICGAです。
FAGで耳上側に吻合形成を認め、さらにその外側にびまん性過蛍光を認めます。
ICGAでは、より明瞭に吻合形成が観察出来ると思います。

他のRAPの画像です。
カラーではreticular pseudo drusenと軟性ドルーゼンを認め、黄斑の上方に網膜出血を認めます。
FAGでは黄斑上方に過蛍光を認めます。
ICGAでは黄斑上方に血管吻合による過蛍光が観察できます。

しかし、FAGやICGAだけでは診断が難しい場合もありますので、OCTも診断に有用です。
上のOCTはその上と同一症例ですが、赤矢印で示したRPEに一部断裂があると思いますが、これをbump signと呼びます。このbump signがあればRAPを強く疑います。
またOCTでは脈絡膜が薄いことも特徴的です。
治療は他のAMDと同様に抗VEGFが基本ですが、先ほども書いたように治療に抵抗性ですのでPDTとの併用が推奨されるという意見もあります。
AMDを理解するにはこの①典型AMD、②PCV、③RAPの理解が先決だと思いますので私がまとめた内容が未履修だった先生方はこの辺を軸に知識を肉付けしていけばよいかと思います。
【専門医試験対策】ポリープ状脈絡膜血管症(PCV)
本日は滲出性AMDの一つであるポリープ状脈絡膜血管症(PCV)について解説します。
まず状態を理解するために眼底所見とOCT所見のシェーマを書いてみました。

まず左の眼底所見を見ていただくと、乳頭の近くに異常血管の網が形成されて、その先にポリープのような丸い病変があると思います。これがPCVにおける原因病巣です。
そしてそのポリープ状病巣に連なるように網膜色素上皮剥離(PED)を認めます。
そしてこの眼底を横線で切ったところのOCTのシェーマを右に書いています。
脈絡膜から出てきた血管が、ブルッフ膜を超えて異常血管網を作り、先端でポリープ状病巣を作っているのがわかると思います。そしてこのポリープ状病巣から漏れ出た浸出液によってPEDが形成されています。
OCT所見を見ていただければわかるようにこのPCVは基本的には網膜色素上皮を超えないので昨日勉強したtype1 CNVに該当します。
ですのでFAGではoccult CNV所見を認めることが多いです(classicがある時もありますが)
通常の検眼鏡的には、ポリープ状病巣は橙赤色の隆起性病巣として認められます。
そしてICGAではポリープ状病巣を直接検出することが出来るので非常に重要です。
割と重症例PCVのFAGとICGAを貼っておきます。
FAGでは一部classicっぽい過蛍光もありますが基本的にoccult様で、右のICGAでは私のシェーマと同じように異常血管網とポリープ状病巣が綺麗に描出されているのがわかるとおもいます


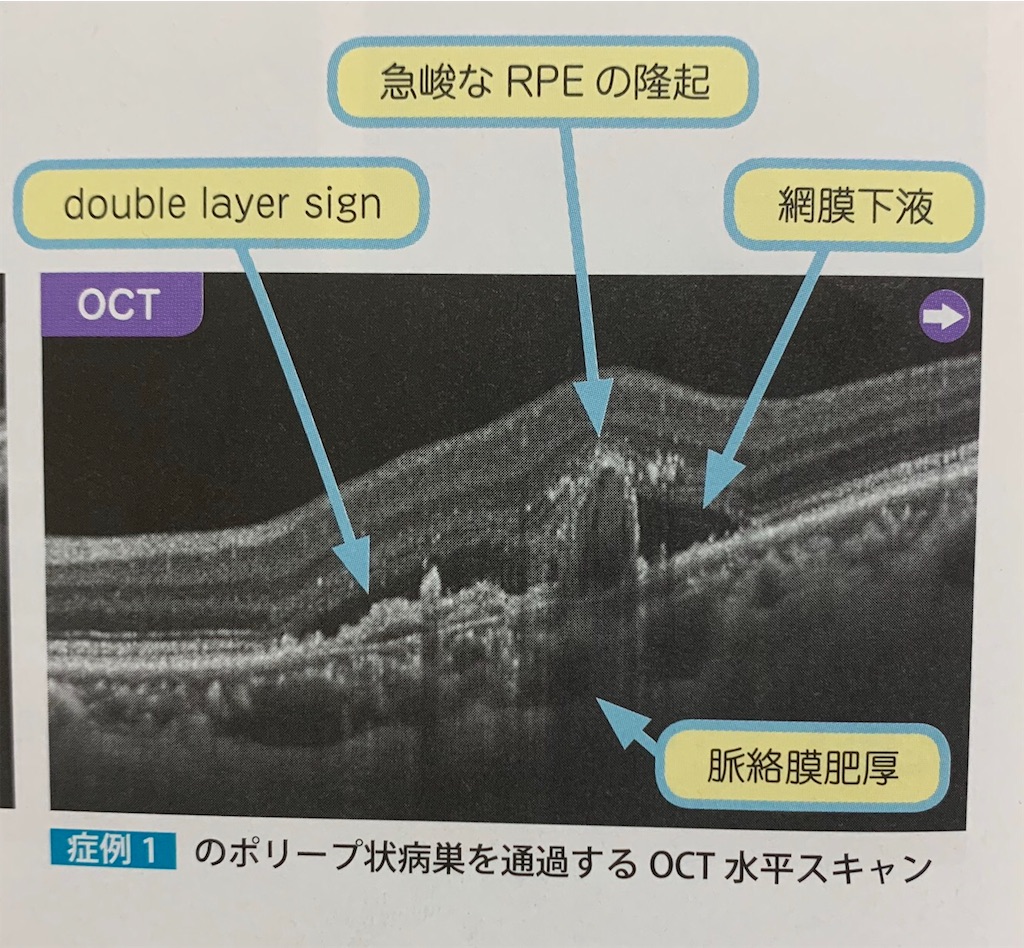

この症例1のポリープ状病巣を切ったOCTです。
2枚目の高い線で書き足したのは私のOCTのシェーマと同じ異常血管網とポリープ状病巣と思って見てください。
つまり、網膜異常血管網のせいでRPEがブルッフ膜と離れてなだらかに隆起しているような病変のことをdouble layer signと呼びます。
またポリープ状病巣は急峻なRPEの立ち上がりとして観察されます。
PCVの一般的なお話としてはアジアに多く、日本では滲出性AMDの50%を占めるとも言われている病気です。
またドルーゼンは伴うことが少ないと言われています。
基本的な診断としてはICGAでポリープ状病巣を認めるか、眼底検査で橙赤色隆起性病巣を認めることが確定診断に必要です。
ですが近年OCTが診断に有用と言われており、典型的なRPEの急峻な隆起を認めれば臨床的に強くPCVを疑います。
また、他のAMDと比べて光線力学的療法が有効な可能性があります。

黒丸が異常血管網
赤矢印のところがポリープ
重症の多発pcvです。
この場合はpdtをするには異常血管網が視神経乳頭に近すぎる、照射範囲が広すぎる、ポリープのサイズが多いなどから、first choiceは抗vegfと思います。
ちょっとマニアックなんですけど、アーケード外のポリープは直接レーザーも治療の選択肢としてあります。
pcvの治療の選択肢としては、抗vegfとpdtは結構有名ですが、実は直接pcすることも結構あります。
PEDは漿液性だけではなく、出血性のものもあります。
網膜下出血をみた場合には、PCVか網膜細動脈瘤の破裂が鑑別にあがり、どちらもICGAが有用です。(細動脈瘤の場合はFAGぽいですが、出血が厚くたまっているとFAGでもわからないことがあります)
網膜下だけではなく、網膜前(ILM下)出血などもきたすのは、細動脈瘤破裂多いです。
臨床問題とかで出たりしないかな?
PCVは昔はPDTメインと書いてあることもありましたが、現状では結局抗VEGFがメインでプラスアルファで併用PDTやる。
脈絡膜の肥厚してる例にはPDTやったほうがいいとかいう説もあってややこしいです。
直接PC本でしか見たことないのですがポリープの退縮結構効果があります。
臨床的にもILM下出血で二ボー形成してたりする時は細動脈瘤のことが多いです。
ポリープが小さい
未治療
脈絡膜厚が薄くない
これらの条件が揃っていたら抗vegf併用pdtすることが多かったです。抗vegf単独と比べて視力は変わらないのですが、抗vegfの回数が減ります。
最近は脈絡膜厚が厚ければタイプによらず抗vegf併用pdtがいいんじゃないかとも言われております。
専門医試験としては、AMDにはまず抗VEGF薬、PCVやpachychoroidにはPDT併用、という感じで良いと思います。
pdtして1ヶ月でdryになったらmodified TAEしてました。ポリープが小さい、未治療だと一回で治ってしまう(年単位で再発しない)こともあります。
再発してmodified TAEしてもmonthly fix(つまり結局ほぼ月に1回くらい必要)までstep backするような患者さんは、もう一度pdtを検討します。
【専門医試験対策】加齢黄斑変性症(AMD)
加齢黄斑変性症(AMD)には大きく分けて滲出型と萎縮型AMDがあります。
日本では萎縮型AMDが少ないと言われています。
滲出型AMDには典型加齢黄斑変性症、ポリープ状脈絡膜血管症(PCV)、網膜血管腫状増殖(RAP)の3種類があります。
本日は特に典型加齢黄斑変性症について書きます。
典型AMDは滲出性AMDのうちからPCVとRAPを除いたものを言います。
脈絡膜新生血管(CNV)がどの層まで及んでいるかにより病理学的に分類がされています。
新生血管がRPE下にとどまるものをtype1CNV、脈絡膜を超えて神経網膜下まで伸びたものをtype2CNVと呼びます。
簡単なシェーマを書きましたが、上の二つがtype1CNVで一番下がtyse2CNVです。

また、AMDにはこの病理学的分類とは別にFAG所見による2つの分類があります。
①classic CNV
FA早期で明確な輪郭をもつ過蛍光巣を示し、後期では神経網膜下に色素が貯留して新生血管の辺縁が不明瞭になる病巣を言う。
難しいのでざっくり言うと蛍光漏出点が割とはっきりわかる所見がclassic CNVです。
②Occult CNV
こっちの定義は非常にややこしいのでざっくり言うと漏出点がはっきりせずびまん性につぶつぶと光るような所見です(きちんとした定義を知りたい方はfibrovascular PEDとlate leakage of undetermined sourceをお調べください)
1

2

おおよそclassic cnv=type2、occult cnv=type1 cnvと捉えて良さそうです。
AMDの勉強の最初につまずきやすいのが、この二つの分類がややこしいと思うことがあります。
一般的にoccult=type1 CNV、classic=type2と完全に一致するわけではありませんが、多くの場合ではtype1がoccultの所見を示し、type2がclassicの所見を示します。
type1, 2はあくまで病理学的に新生血管がどこまできているか
classicやoccultはFAGの漏出所見がどのようになっているかで分類されます。
急性帯状潜在性網膜外層症(AZOOR)【専門医試験対策】
急性帯状潜在性網膜外層症(AZOOR)について
疫学
AZOORは近視の若年女性に好発します。
症状
両眼性と片眼性どちらもあり、症状は急性の区域性の暗転や光視症を伴います。
具体的には視界の一部が急に見えなくなった、眼をつぶっても光がチカチカするなどといった訴えがあります。
検査所見
初期では眼底所見やFAGは正常なことが多いですが、視野検査ではマリオット盲点の拡大を認めることが多いです。
また、視野欠損に一致した部位のOCTを撮るとEZがびまん性に欠損しているのが観察できます。
また、OCTでEZが菲薄化している箇所に一致して多局所ERGで振幅低下を認めることで確定診断します。





同一症例の眼底カラー、自発蛍光、OCT(水平断)、GP、多局所ERGを添付します。
カラー写真では眼底に異常無いように見えますが、自発蛍光では視神経を中心に過蛍光な病変が観察できます。
また、この過蛍光病変に一致してOCTでのEZ欠損や視野障害、多局所ERG異常を認めるのがわかると思います。
ちなみにAZOORでは一部の網膜外層がやられるのみですので通常のERGのフラッシュでは正常となります。
またAZOORは数ヶ月から数年後に視神経を中心とした帯状の網脈絡膜膜萎縮が出現するのが特徴で、自発蛍光を撮ると低蛍光となります。
この所見はAZOORに特徴的ですが必発ではなく、日本人には少ないとも言われています。

治療
多くの症例は自然軽快するので経過観察しますが、視力低下が進んでくるような症例ではステロイドの投与を検討します。
EOGについて
EOG検査
まずEOG検査は何を見る検査かというと網膜色素上皮の機能を見る検査です。
あまり細かく電気整理を書くと嫌になってしまうと思いますのでざっくりと説明します。
原理を理解するために知っておくべきこととして、網膜に光を感じると、過分極や脱分極など色々起こって、網膜色素上皮より硝子体側がプラスに、脈絡膜側がマイナスになります。これはそういうものと思って暗記です。
そして上記により眼玉全体として考えると、眼の角膜側がプラス、視神経側がマイナスとなります。
この知識が大前提として必要です。
EOG検査のためには眼の両サイドに電極を貼ります。
この画像ではNとTを貼ってT側をプラスとしています。
この状態で眼がT側を向くと陽性の波形が出ます。
そして逆側を見ると今度は陰性の波形が出ます。

ちなみに実際電極を貼るとこんな感じです。
左右意外にもいくつか貼ってますが

そして検査の時には一定のリズムで、右、左、右、左と見てもらって安定した波形が得られるまで続けます。
そしてだいたい1分間での平均の振幅をグラフに記録していきます。
そして振幅の平均をプロットして繋げたものがこちらの図になります。

この図にあるように、まず初めは室内光で記録します。
そこで得られた振幅を基準とします。
そのまま電気を消して暗順応させると振幅は徐々に下がっていき、12分くらいで最も低くなります(DTの部分)。
そして次は明順応させていくと振幅がどんどん大きくなっていき、LPと書いてある所で最も大きくなります。
このLPとDTの非で異常かどうかの判定をするのですが、だいたいLPがDTの2倍以上なら正常です。
このLP/DT比のことをArden比と呼びます。
ちなみに網膜色素上皮が広範に障害されるような網膜色素変性症などではL/D比が低下して異常所見を示します。
ただ、網膜色素上皮が広範にやられるような疾患はこんなめんどくさい検査をしなくても診断出来ることが殆どです。
ではどんな疾患で有用かというと、卵黄状黄斑ジストロフィー(Best病)と常染色体劣性ベストロフィノパチーです。
これらの疾患では、ベストロフィンに異常があり、ベストロフィンは網膜色素上皮の脱分極に関わるClイオンの透過性を調節しているためEOGで異常が出ます。
広範な網膜色素上皮の以上を来す疾患ではERGでも異常を来しますが、ベスト病などはERGは正常にもかかわらずEOGでのみ異常所見を認めるのが特徴です。
ちなみにこの検査方法を見ていただくとわかると思いますが、左右の眼球運動が正常でないと正確な検査所見は得られません。
また眼振がある患者で、眼振の性状を記録するためにこのERGが使用されることもあります。